Új monitorok és műszerek sora várja a bevetést a Pécsi
Tudományegyetem (PTE) Neurológiai Klinikáján működő Epileptológiai
Centrum videó EEG laboratóriumában. A csúcstechnológiás létesítmény
néhány évvel ezelőtt még tudomány-fantasztikus filmbe illett volna,
hiszen nem kevesebbet nyújt, mint az itt lévő betegek agyi
tevékenységének 24 órás, valós időben történő megfigyelését a koponyán
belül elhelyezett, úgynevezett intrakraniális elektródák használatával
elvégzett EEG (iEEG) révén.
A labor központi eleme a fél falat elfedő ultra nagy felbontású
monitor, amelyen Dr. Tóth Márton az epilepsziás rohamok kibontakozását
figyeli meg óriási részletgazdagsággal. A speciális tudást a középkori
céhlegényekhez hasonlóan külföldről hazahozó egyetemi adjunktus ezek
visszafejtése révén találja meg a bevett diagnosztikai módszerek elől
sikeresen elrejtőző epilepsziás gócokat, amelyet ezután az Idegsebészeti
Klinika sebészei eltávolítanak, meggyógyítva a rettegett, stigmatizáló
betegséget. Eddig azonban hosszú utat kell megtenni mind a betegeknek,
mind az ő meggyógyításukra törekvő orvosgárdának.
„Morbus sacer”: a szent betegség, avagy az istenek átka
Érdemes az alapoknál kezdeni. Az idegsejtek fokozott kisülésével
járó, és így „rendszersokkot” okozó epilepsziát az agy egy hibás
működésű területe, az úgynevezett epilepsziás góc okozza, amely újabb és
újabb rohamokat vált ki. Az ismétlődés fontos ismérve a betegségnek,
hiszen előfordulhatnak olyan epilepsziás rohamok is, amelyet külső hatás
(például stroboszkóp), illetve súlyos betegség okoz, és amelyek
szerencsére folytatás nélkül maradnak. Az epilepsziát okozó góc rengeteg
okból alakulhat ki, és bár ezek egy része örökletes, illetve fejlődési
rendellenesség, a súlyos balesetek és betegségek nyomán létrejövő
végleges elváltozások és az azok által okozott epilepszia révén
lényegében bárki veszélyeztetett lehet.
A világ népességének mintegy egy százaléka – Magyarországon
körülbelül 100 ezer ember – küzd a betegséggel, amely a közvetlen
következményeken – a rohamok súlyos sérüléseket, extrém esetekben pedig
szívleállást is okozhatnak – túl is óriási károkat okoz. „Pontos
betegszámot azért nehéz mondani, mert az epilepszia mai napi stigmának
számít, amelyet a benne szenvedők és családjuk is leplezni igyekszenek,
hiszen a betegeket sokszor kirekeszti a társadalom” – mondja a betegség
kezelésére szakosodott Dr. Tóth Márton, majd komor adatokat sorol. Az
epilepsziával küzdők körében 25-ször gyakoribb az öngyilkosságok aránya,
és nagyságrendekkel több a depressziós, nem kis mértékben a feléjük
áradó bizalmatlanság és félelem miatt.
A jó hír az, hogy a ma már hagyományosnak számító módszerek révén a
betegek 60-70 százalékát gyógyszeres kezelés révén tünetmentessé lehet
tenni, és a fennmaradó betegek egy jó részét – magyar viszonylatban
mintegy 3000-6000 főt – műtéti úton, a góc eltávolításával meg lehet
gyógyítani. A rossz hír az, miközben az epilepsziás betegek száma
nagyobbrészt változatlan, valamiért egyre több az olyan beteg, ahol a
hagyományos diagnosztikai módszerekkel – elsősorban koponya MRI és PET,
illetve a koponyára helyezett EEG – nem lehetséges a góc azonosítása.
Itt lép be a képbe az intrakraniális EEG.
Az eltűnt gócok nyomában
Az epilepsziának számos válfaja létezik annak függvényében, hogy a
rohamokat okozó góc – avagy gócok – az agy melyik részén találhatóak. A
gyógyszerrel nem kezelhető – úgynevezett gyógyszerrezisztens – fajták
egyike a gyerekkori lázgörcsök nyomán kialakuló halántéklebenyi
epilepszia, ahol a betegségért felelős gócot viszonylag könnyű
megtalálni és eltávolítani. Az elmúlt évtized során azonban az
epileptológusok világszerte azt tapasztalták, hogy ilyenből egyre
kevesebb akad, és közben egyre jobban nő az MRI-vel biztonságosan nem
kimutatható, többek között fejlődési rendellenesség által okozott esetek
száma.
Az orvostechnika fejlődése és az egyre sürgetőbb igény találkozása
vezetett az iEEG-hez, amely a koponyán belül elhelyezett elektródák
révén valós időben és óriási részletgazdagsággal figyeli meg az agy
működését és a rohamok lefolyásának menetét. A képzett orvos a folyamat
visszafejtése révén képes megtalálni az MRI és a PET vizsgálatok során
rejtve maradt gócokat, amelyeket aztán műtéti úton el lehet távolítani.
Jelenleg legalább ezer olyan beteg lehet Magyarországon, akiknél a
hagyományos módszerekkel nem lehet biztonságosan kijelölni a góc helyét,
ám az iEEG segítségével jó eséllyel (70-75%) műtétre lehet bocsátani.
A leírva egyszerűen hangzó módszerhez természetesen óriási szakmai
tudás és rendkívül fejlett műszerállomány szükséges, hiszen azon túl,
hogy a beteg koponyájába elektródákat kell elhelyezni, ezeket több
napon, akár héten keresztül is bent kell tartani, mivel a góc
megtalálásához a rohamok tanulmányozása szükséges – paradox módon a
nagyobb rohamgyakoriság itt előnyt jelent.
A beavatkozást csak az epilepszia kezelésére szakosodott centrumokban
lehet elvégezni, ebből Magyarországon kettő akad, Budapesten és
Pécsett. Az eljárás egyik korábbi, úgynevezett szubdurális válfaját
először az Országos Klinikai Idegtudományi Intézetben (OKITI) végezték
el. A szubdurális iEEG esetében először eltávolítják a koponyatetőt,
majd az agy felszínére helyezik el elektródákat. Dr. Tóth Márton Európa
egyik vezető epileptológiai centrumából, a franciaországi Lyonból „hozta
haza” bő féléves tanulmányút után az úgynevezett sztereotaxiás EEG-t
(SEEG), amely során lényegesen kevésbé drasztikus módon kerülnek a
helyükre az ún. mélyelektródák, itt a koponya egy vagy két oldalára
fúrt, kisebb, mint egy milliméteres lyukakon vezetik be őket azagyba.
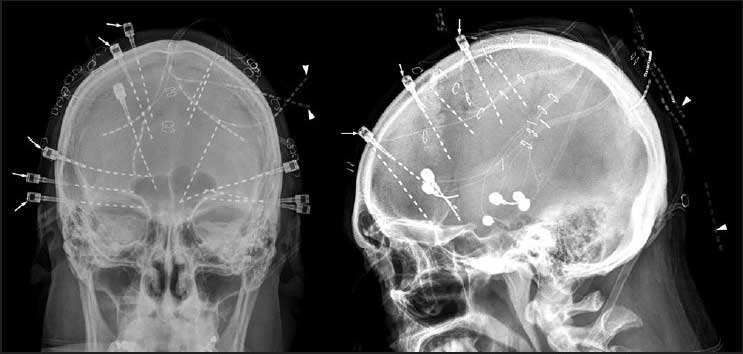
A SEEG jóval kevesebb szövődménnyel jár, kevésbé fájdalmas és sokkal
gyorsabban gyógyul, ám óriási szakértelmet és pontosságot kíván. A
technikában jártas neurológus hosszú munkával tervezi meg az elektródák
pozícióját, majd több órás műtét következik, amely során a felkészült
idegsebész elhelyezi az elektródákat. A sikerhez nélkülözhetetlen az
idegsebész és a neurológus közötti mély bizalmi kapcsolat. Mint Dr. Tóth
Márton fogalmaz, a jó munkakapcsolaton felül baráti viszony is kell
ahhoz, hogy az összetett és nagyon érzékeny beavatkozás zökkenőmentesen
történjen.
„A műtéti eljárás alapja nem bonyolult, ahhoz lehet hasonlítani,
amikor az agyból egy tű segítségével szövetmintát veszünk. A kihívást
elsősorban azt jelenti, hogy sok ponton kell kapcsolatba lépnünk az
aggyal, és folyamatosan biztosítanunk kell, hogy ne sértsünk meg
kritikus fontosságú területeket, például agyi ereket. Mindez intenzív és
hosszú koncentrációt igényel, hiszen egy ilyen műtét hat-hét óra” –
mondja az első pécsi SEEG műtétet elvégző Dr. Horváth Zsolt.
Utazás az agyunkban
Az emberi tényezőn felül a technológia is nagyon fontos. Az agyon,
illetve az idegrendszeren belül való tájékozódáshoz az idegsebészek
úgynevezett neuronavigációs rendszereket alkalmaznak, amelyek, mint az
Dr. Büki András, a PTE Idegsebészeti Klinikájának igazgatója magyarázza,
épp úgy működnek, mint az autónk navigációs rendszere, melynek
használata során A pontból B-be jutunk el, „csak” az úthálózat itt az
agyunk.
Az agy „domborzati és víztérképét” nagy felbontású MR felvételek
révén készítik el. A beavatkozás során az orvoscsapat ez alapján tudja,
hogy melyik területen „járnak”, és így képesek elkerülni a kritikus
fontosságú agyszövet megsértését. Akadnak persze nehézségek is. A
nagyobbrészt statikus közúthálózattal szemben az agy újratervezi magát a
beavatkozás – például egy daganat eltávolítása – során, és a térkép így
szétesik. Mindezt a műtét során kell korrigálni.
A mélyelektródák behelyezése óriási precizitást kíván, szó szerint
tizedmilliméterek döntenek, ám mint Büki András fogalmaz, mindez a munka
velejárója. A SEEG eljárások során használt neuronavigációs rendszert
egy mintegy 300 millió forintos GINOP pályázat révén sikerült beszerezni
- az egész közép-kelet európai régió egyik legfejlettebb rendszeréről
van szó.
Az első sikeres műtétet egy olyan fiatal betegen hajtották végre,
akinél a különböző képalkotó vizsgálatok eltérő eredményre jutottak a
góc elhelyezkedését illetően. Ahogy azt Dr. Tóth Márton hangsúlyozza,
ebben az esetben egyáltalán nem volt túlzás a sorsfordító kifejezés
használata, hiszen a húszas éveiben járó, folyamatos éjszakai rohamoktól
szenvedő női beteg a beavatkozás sikerétől tette függővé a
gyerekvállalást.
Miután a hagyományos koponya EEG, MRI és PET vizsgálatok egymástól
eltérő eredményre jutottak, csak a mélyelektródás vizsgálat adhatott
választ arra a kérdésre, hogy pontosan hol található a rohamokért
felelős góc. A francia orvosok szakmai támogatásával végrehajtott
beavatkozás révén az agy új dimenziói tárultak fel. „Tűpontosan lehetett
látni, ahogy a roham elindul, majd agyterületről agyterületre terjed.
Ezáltal pontosan meg tudtuk állapítani, hogy hol és mekkora területet
kell eltávolítani.” A mélyelektródás vizsgálat nyomán végrehajtott műtét
után a beteg mai napig rohammentes.

Egy valódi innováció
A cél most a SEEG műtétek és vizsgálatok fenntarthatóvá tétele és
magyarországi bevezetése. Az első beavatkozás mintegy nyolcmillió
forintos költségét a PTE kancelláriája állta. Már folynak a további
műtétek előkészületei is, ezekhez viszont elengedhetetlen a megfelelő
finanszírozás megteremtése, és ennek érdekében a PTE Egészségügyi
Technológiaértékelő Központja részletes költséghatékonysági elemzést
végzett. „Egy újfajta beavatkozás finanszírozási kérelménél bizonyítani
kell, hogy az nem túlzottan magas költség mellett jelentős életminőség
javulást és élethosszabbodást hoz a betegek számára. A meglévő adatok
elemzéséből az derült ki, hogy a SEEG révén az epilepsziás betegek
várható élettartama jelentősen, 6-7 évvel lesz hosszabb, és az
életminőségük is markánsan javul, mégpedig viszonylag alacsony költségek
mellett. Számszerűsítve ez azt jelenti, hogy mintegy másfél millió
forint ráfordításával tudunk a beteg számára biztosítani egy teljes
minőségű életévet, ami messze a törvények által előírt 9 milliós
költséghatár alatt van” – avat be az egészségügyi matekba Dr. Zemplényi
Antal, az Egészségügyi Technológiaértékelő Központ vezetője.
A pécsi számítást az országos szakmai szervezetek is megerősítették,
és a finanszírozási kérelem a minisztériumi döntésre vár. Kedvező
elbírálás esetén a két magyarországi centrumban évente összesen 48
beavatkozást lehet majd elvégezni. „Egy igazi innováció társadalmi
hasznot hajt, ebből a szempontból pedig modellértékű lehet a SEEG
magyarországi bevezetése” – fogalmaz a műszaki feltételeket biztosító
GINOP pályázat szakmai vezetője, Dr. Dóczi Tamás akadémikus, a Nemzeti
Agykutatási Program Klinikai Kutatási Pillérének vezetője. „Mindebből
természetesen nem lesz Nobel-díj, ám több ezer eddig kezelhetetlen
betegen tudunk segíteni, és ez valódi orvosi innováció.”
Stemler Miklós írása


